Rapport de l’atelier sur le diabète
L’insuline a 100 ans! Et maintenant?
Table des matières
- Message du directeur scientifique de l’Institut de la nutrition, du métabolisme et du diabète des IRSC, Norman Rosenblum
- Objectifs de l’atelier
- Les « perturbateurs »
- Présentations des partenaires
- Discussions en petits groupes
- Conclusion et mot de la fin
- Annexe 1 : Ordre du jour
- Annexe 2 : Participants à la réunion
- Annexe 3 : Directeurs et directrices scientifiques et membres du personnel des IRSC
Message du directeur scientifique de l’Institut de la nutrition, du métabolisme et du diabète des IRSC, Norman Rosenblum
En 1923, le prix Nobel de physiologie ou de médecine est remis aux Drs Fredrick Banting et John Macleod pour la découverte de l’insuline et de ses vertus pour le traitement du diabète de type 1. Aujourd’hui, je suis fier d’assurer la direction de l’Institut de la nutrition, du métabolisme et du diabète (INMD) des IRSC, qui fournit une orientation aux scientifiques canadiens sur le diabète reconnus à l’échelle internationale pour l’excellence de leur travail. Le 100e anniversaire de cette découverte révolutionnaire sera souligné en 2021. Il s’agit d’une occasion unique pour nous de réfléchir à la façon dont notre compréhension du diabète s’est améliorée au fil du temps et pour examiner les stratégies potentielles d’investissement dans les nouvelles recherches sur le diabète afin d’améliorer la qualité de vie et les résultats sur la santé des Canadiennes et des Canadiens atteints du diabète.
Au cours du siècle dernier, notre compréhension du diabète et nos options de traitement se sont considérablement améliorées. Toutefois, il reste encore beaucoup à faire. À l’échelle mondiale, la prévalence du diabète est de 8,8 %, et ce taux devrait augmenter partout dans le monde, surtout en raison du vieillissement de la population et de la hausse du taux d’obésité. Bien que ces facteurs contribuent de façon notable à l’augmentation spectaculaire du diabète de type 2, il a été prouvé qu’il y a aussi une prévalence croissante du diabète de type 1.
L’atelier L’insuline a 100 ans! Et maintenant? s'est tenu en marge de la conférence professionnelle de Diabète Canada et de la Société canadienne d’endocrinologie et métabolisme le 10 octobre 2018, à Halifax. L’atelier a réuni des scientifiques canadiens qui s’intéressent aux aspects mécanistes et thérapeutiques de la recherche sur le diabète, ainsi que des chefs de file en recherche d’autres pays reconnus à l’échelle mondiale. Nous avons demandé à ces personnes fort estimées jouant un rôle de « perturbateurs » de stimuler notre réflexion sur la façon de faire avancer la recherche sur le diabète et de faire preuve véritablement d’innovation dans notre orientation stratégique. Je souhaite remercier ces personnes de s’être jointes à nous et d’avoir participé si généreusement à l’atelier.
Je remercie aussi mes collègues, la Dre Charu Kaushic, directrice scientifique de l’Institut des maladies infectieuses et immunitaires des IRSC, et le Dr Chris McMaster, directeur scientifique de l’Institut de génétique des IRSC, ainsi que les représentants d’autres instituts qui ont pris part à cet atelier. Je souhaite également remercier les organisations partenaires pour leur participation et leur précieux éclairage. Plus particulièrement, je tiens à remercier Diabète Canada de nous avoir permis de tenir cet atelier parallèlement à leur réunion scientifique annuelle. Nous avons hâte de poursuivre les discussions amorcées au cours de cet atelier afin d’établir des partenariats, de tirer parti des investissements des IRSC et de contribuer à la mobilisation des ressources dans l’ensemble du secteur de la recherche en santé au Canada afin d’améliorer la santé de la population de manière à ce que l’on puisse, à la fin du prochain siècle, souligner un autre tournant majeur!
Norman Rosenblum, MD, FRCPC
Directeur scientifique de l’INMD des IRSC
Objectifs de l’atelier
L’atelier visait à sonder les acteurs du milieu canadien de la recherche sur le diabète concernant les domaines d’intérêt, la structure et les occasions de partenariat en vue d’éclairer une initiative de recherche stratégique pour souligner le 100e anniversaire de la découverte de l’insuline.
Objectifs
Les objectifs principaux de cet atelier étaient de réunir des chercheurs et autres parties prenantes dans le but de
- Relever les forces du Canada à l’intérieur comme à l’extérieur du milieu de la recherche sur le diabète, lesquelles pourraient être mises à contribution pour soutenir une initiative de recherche stratégique sur les aspects mécanistes et thérapeutiques de la recherche sur le diabète.
- Définir les priorités scientifiques de l’initiative canadienne de recherche stratégique sur le diabète.
- Déterminer les structures qui pourraient être nécessaires pour améliorer la collaboration et faire avancer la recherche dans le domaine.
- Dresser une liste de partenaires potentiels (dont des collaborateurs internationaux) qui pourraient travailler avec les IRSC pour soutenir cette initiative de recherche.
Les « perturbateurs »
Daniel Drucker
Professeur de médecine, Université de Toronto

Le Dr Drucker a obtenu son doctorat en médecine de l’Université de Toronto en 1980 et occupe actuellement le poste de professeur de médecine. Il dirige en outre la chaire du Centre Banting et Best du diabète-Novo Nordisk en biologie des incrétines à l’Université de Toronto et occupe le poste de chercheur principal à l’Institut de recherche Lunenfeld-Tanenbaum de l’Hôpital Mount Sinai. Ses travaux de laboratoire portent sur la biologie moléculaire et la physiologie des hormones intestinales, plus particulièrement sur les peptides de type glucagon. Dans le cadre de ses travaux scientifiques, le Dr Drucker a découvert de nombreux nouveaux mécanismes d’action des hormones, ce qui a permis la mise au point de nouvelles classes de médicaments pour traiter le diabète, l’obésité et l’insuffisance intestinale. Ses découvertes ont été reconnues par diverses sociétés savantes.
Le Dr Drucker a d'abord fait allusion aux énormes progrès accomplis au cours des cinq dernières années dans le traitement du diabète. Il a présenté des données sur les effets de l'empagliflozine, un inhibiteur du cotransporteur du sodium-glucose de type 2 (SGLT-2), démontrant que les patients atteints du diabète de type 2 à risque élevé d'accident cardiovasculaire qui avaient reçu l'empagliflozine ont présenté un taux plus faible d'effets indésirables cardiovasculaires et de mortalité, comparativement à ceux ayant reçu un placebo. De plus, les nouveaux agonistes du récepteur du GLP-1 (glucagon-like peptide-1), dont le sémaglutide, réduisent également le taux d'évènements cardiovasculaires majeurs et entraînent une réduction de 1,5 % du taux d'hémoglobine glycosylée (HbA1C) et une perte de poids de 3 à 6 kg.
Figure 1 – Étude EMPA-REG OUTCOME : critères d’évaluation primaires et secondaires
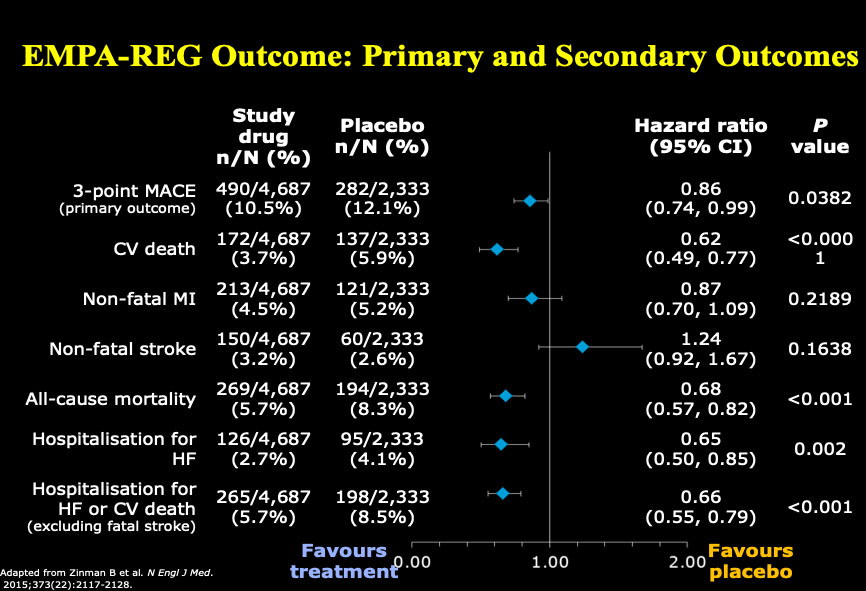
D'après Zinman B., et al. vol. 373, no 22 (2015), p. 2117-2128.
Reproduction autorisée et présentée par le Dr Dan Drucker lors de cet atelier sur le diabète.
Figure 1 – description détaillée
| Médicament à l’étude n/ N (%) |
Placebo n/N (%) |
Rapport de risque (IC de 95 %)* |
Valeur de p | |
|---|---|---|---|---|
| Critère regroupant 3 évènements cardiovasculaires indésirables majeurs (ECIM) [critère d’évaluation primaire] |
490/4,687 (10,5%) |
282/2,333 (12,1%) |
0,86 (0,74, 0,99) |
0,0382 |
| Décès d’origine cardiovasculaire | 172/4,687 (3,7%) |
137/2,333 (5,9%) |
0,62 (0,49, 0,77) |
<0,0001 |
| Infarctus du myocarde non mortel | 213/4,687 (4,5%) |
121/2,333 (5,2%) |
0,87 (0,70, 1,09) |
0,2189 |
| AVC non mortel | 150/4,687 (3,2%) |
60/2,333 (2.6%) |
1,24 (0,92, 1,67) |
0,1638 |
| Mortalité toutes causes confondues | 269/4,687 (5,7%) |
194/2,333 (8,3%) |
0,68 (0,57, 0,82) |
<0,001 |
| Hospitalisation pour insuffisance cardiaque (IC) | 126/4,687 (2,7%) |
95/2,333 (4,1%) |
0,65 (0,50, 0,85) |
0,002 |
| Hospitalisation pour IC ou décès d’origine cardiovasculaire (à l’exception de l’AVC mortel) | 265/4,687 (5,7%) |
198/2,333 (8,5%) |
0,66 (0,55, 0,79) |
<0,001 |
Le Dr Drucker a toutefois fait remarquer qu’il reste encore des besoins à combler dans le domaine du diabète de type 2, notamment en ce qui touche les aspects suivants :
- le rôle clé de la perte de poids – elle permet d’inverser le processus pathologique et d’entraîner une rémission du diabète;
- les complications autres que les maladies cardiaques et rénales, étant donné que peu de progrès ont été accomplis à cet égard et que les mécanismes moléculaires sont incompris;
- l’insulinorésistance qui va de pair avec l’obésité, car, bien qu’il existe des médicaments favorisant la perte de poids, il reste du travail à faire;
- la rémission (par rapport à la guérison; les patients doivent prendre des médicaments à vie);
- la prévention;
- les organismes modèles représentent un énorme défi. À ce sujet, il a fait allusion à l’article « The Mouse Trap : How One Rodent Rules the Lab » en ajoutant que les chercheurs se sont lourdement trompés lorsqu’ils ont modélisé la maladie chez le modèle murin (il pourrait s’agir du thème d’un autre atelier) et qu’il faut faire preuve d’un esprit beaucoup plus critique, puisque nous surestimons souvent l’utilité des organismes modèles dans les études sur les maladies métaboliques chez l’humain.
En outre, les questions ayant pour but de savoir si le cerveau est une cible thérapeutique contre le diabète demeurent sans réponse. Nous ne devons pas prétendre qu’il sera possible de réaliser chez les humains toutes les manipulations expérimentales effectuées sur le système nerveux central des souris. Le Dr Drucker a aussi exprimé son grand scepticisme quant aux résultats spectaculaires obtenus au moyen des modèles réductionnistes, en ajoutant qu’il a rédigé des articles sur les problèmes de reproductibilité et le besoin de faire preuve d’un jugement critique à l’égard des réactifs et des modèles expérimentaux.
Le Dr Drucker a également attiré l’attention sur le fossé entre l’innovation, l’homologation des médicaments et leur utilisation en faisant référence aux nombreuses difficultés d’accès aux nouveaux traitements dans les cas où, bien que leur efficacité ait été démontrée, ceux-ci ne sont pas inscrits aux listes de médicaments provinciales.
Finalement, le Dr Drucker a fait observer l’énorme potentiel d’innovation dans le domaine du diabète de type 1. Il a mentionné que le Canada se démarque nettement dans les domaines de la médecine régénérative et des thérapies de remplacement cellulaire. Il croit que les travaux en génie médical sont en voie de transformer ce domaine et que le microbiome fournit des indices intéressants.
Anna Gloyn
Professeure de génétique et métabolisme moléculaires, Université d’Oxford

La Dre Anna Gloyn est professeure de génétique et métabolisme moléculaires et boursière principale du Wellcome Trust de recherche en sciences biomédicales fondamentales au Centre pour l’endocrinologie et le métabolisme du diabète d’Oxford et au Centre Wellcome de génétique humaine de l’Université d’Oxford. Elle est aussi actuellement responsable du dossier de recherche sur le diabète et le métabolisme au Centre de recherche biomédicale d’Oxford de l’Institut national de recherche en santé (NIHR).
Ses recherches ont pour objectif principal la découverte de cibles thérapeutiques efficaces pour le traitement du diabète de type 2 par l’étude de la génétique humaine, plus précisément l’étude des mécanismes des protéines associés au risque de diabète de type 2. Pour atteindre cet objectif, la Dre Anna Gloyn étudie le génome afin de « déverrouiller » les transcrits des cellules effectrices pour les locus identifiés au moyen d’une étude d’association pangénomique, en appliquant des techniques génomiques d’avant-garde à des modèles de cellules bêta pancréatiques humaines récemment mis au point. Le but est de comprendre le rôle de ces protéines, la façon dont elles contribuent à des anomalies dans la sécrétion d’insuline, les réseaux dans lesquels elles interviennent et les moyens de tirer parti de ces nouvelles connaissances pour établir des cibles thérapeutiques et utiliser plus efficacement les traitements existants.
Tirer parti des découvertes en génétique humaine
La Dre Gloyn a d'abord discuté de la pertinence des modèles précliniques pour prédire l'efficacité et l'innocuité des médicaments dans les cibles thérapeutiques. Elle a fait remarquer que la variation génétique naturelle perturbe la fonction ou l'expression des protéines, ce qui donne un aperçu des mécanismes pathologiques. Elle a souligné que la compréhension de la direction de l'effet, soit la perte ou le gain de fonction des protéines, permet de déterminer s'il convient d'augmenter ou de réduire les taux de ces protéines pour offrir une protection contre la maladie. Elle a discuté du potentiel qu'offre la variation génétique naturelle pour étudier les effets à long terme de la modulation d'une protéine sur la santé humaine (p. ex. la question de savoir si le dérèglement d'une protéine a des effets ciblés indésirables à long terme en raison desquels le ciblage de la protéine présenterait peu d'intérêt du point de vue de l'innocuité). Elle a fourni un exemple de médecine de précision qui démontre la validation de principe. Tandisqu'elle travaillait comme chercheuse postdoctorale au laboratoire du Dr Andrew Hattersley, la Dre Gloyn a découvert un nouveau type de diabète, le diabète néonatal, qui résulte de mutations d'une composante essentielle (Kir6.2) du canal potassique sensible à l'ATP (canal KATP) dans les cellules bêta. À la suite de cette découverte, le traitement des patients atteints de ce type de diabète a été modifié, passant de l'administration d'injections d'insuline à un traitement oral par une sulfonylurée. La chercheuse a souligné qu'une variation génétique courante dans le même gène influe sur le risque de diabète de type 2 et que les mêmes médicaments peuvent être utilisés pour traiter le diabète de type 2.
La Dre Gloyn a commenté d'autres sources de données, mentionnant entre autres l'exemple des inhibiteurs de la PCSK9 utilisés dans le traitement de l'hypercholestérolémie familiale. Elle a cité l'article The Future of Humans as Model Organisms – A human phenomic science approach could accelerate personalized medicine (Science, vol. 361, no 6402 (10 août 2018), p. 552-553) pour montrer qu'il est de plus en plus largement admis que le moment est venu de faire des études chez les humains, compte tenu de l'abondance de données massives actuellement accessibles. La Dre Gloyn a souligné que les chercheurs s'intéressant à la génétique du diabète de type 2 ont identifié, à ce jour, plus de 250 régions du génome susceptibles d'influer sur le risque de diabète de type 2 et que chacun d'eux offre la possibilité d'obtenir de nouvelles données sur la biologie de la maladie. Elle a également recommandé de tirer parti des possibilités offertes par le Partenariat pour l'accélération du développement des médicaments financé par les Instituts nationaux de la santé (NIH), en faisant remarquer que le Canada est bien représenté dans le cadre de ce projet, lequel a pour but de s'assurer que les données provenant des découvertes en génétique humaine sont accessibles au public et présentées dans un langage compréhensible par les profanes.
La Dre Gloyn a indiqué que le Canada dispose d'atouts considérables dans le domaine de la biologie des îlots pancréatiques, en faisant allusion notamment au programme d'isolement d'îlots pancréatiques humains du Laboratoire MacDonald de la biologie des îlots, grâce auquel des îlots pancréatiques et des tissus humains de grande qualité sont fournis à des groupes de chercheurs de partout dans le monde. Elle a ajouté que le Canada compte des chefs de file de renommée mondiale dans le domaine de la biologie des cellules souches et que le pays a participé à l'élaboration de protocoles de production de cellules de type bêta dérivées de cellules souches, qui sont utilisés par de nombreux chercheurs partout dans le monde. Elle estime qu'il reste du travail à faire pour combiner cette expertise à celle de l'édition génique afin de modéliser la maladie. La Dre Gloyn a attiré l'attention sur les possibilités de tirer parti de l'expertise et des ressources canadiennes existantes afin d'exploiter la gamme complète d'organismes modèles accessibles pour modéliser la maladie, qui pourraient être utilisés selon la portée et l'envergure du projet. Enfin, elle a recommandé que les bailleurs de fonds envisagent des mécanismes pour soutenir les chercheurs en début de carrière et regrouper les chercheurs nationaux et internationaux de différentes disciplines, plus particulièrement les biologistes cellulaires et les généticiens, et a souligné le besoin de soutenir un plus grand nombre de femmes pour s'assurer qu'elles atteignent leur plein potentiel en tant que chefs de file dans le domaine.
Robert Ratner
Professeur, École de médecine de l’Université de Georgetown

Le Dr Robert E. Ratner, M.D., FACP, FACE, est professeur de médecine à l’École de médecine de l’Université Georgetown, à Washington, DC. Il a également occupé le poste de chef des affaires scientifiques et médicales de l’Association américaine du diabète (ADC) pendant cinq ans, soit de 2012 à 2017. Dans le cadre de ses fonctions à l’ADC, il dirigeait et surveillait les activités scientifiques et médicales, y compris les recherches, les affaires cliniques, les programmes de reconnaissance et de certification, l’information médicale et la formation professionnelle. Il supervisait le soutien d’un large éventail d’activités de formation professionnelle offert par l’ADC ainsi que l’élaboration des recommandations de pratique clinique de l’ADC, des rapports de consensus clinique et d’avis d’experts. Ses intérêts dans le domaine de la recherche comprennent le traitement du diabète et les complications attribuables à cette maladie, plus précisément l’application des résultats des essais contrôlés à la pratique communautaire. Il est l’auteur de plus de 150 articles scientifiques et 20 chapitres de différents ouvrages.
Bailleurs de fonds nationaux, contexte réglementaire et industrie
Le Dr Ratner a commencé sa présentation en mettant de nouveau l’accent sur la sérendipité de la science fondamentale, qui change la nature de la recherche clinique. Il a mentionné tout particulièrement trois domaines importants, soit les bailleurs de fonds nationaux, le contexte réglementaire et l’industrie.
Il a tout d’abord affirmé que les bailleurs de fonds nationaux jouent un rôle crucial parce qu’ils permettent la réalisation d’études de grande envergure, tel l’essai sur le contrôle et les complications du diabète (DCCT) mené aux États-Unis, une étude clinique randomisée multicentrique conçue pour déterminer si un traitement intensif visant à maintenir la glycémie le plus près possible des valeurs normales a des effets sur la survenue ou l’évolution des complications vasculaires précoces chez les patients atteints de diabète insulinodépendant. L’essai DCCT a pris fin après 10 ans, en 1993 – soit un an plus tôt que prévu – lorsqu’il a été prouvé que les participants dont la glycémie se maintenait près des valeurs normales présentaient un risque considérablement réduit de maladies oculaires, rénales et nerveuses. Cet essai a radicalement changé le traitement du diabète. De même, l’essai DPP (programme de prévention du diabète), un vaste essai multicentrique, a démontré les effets d’une intervention précoce visant à ralentir la progression de l’altération de la tolérance au glucose vers le diabète de type 2.
Le Dr Ratner a souligné l’importance de considérer le diabète comme une maladie chronique, puisque les sujets sont aux prises avec cette maladie pendant 30 à 50 ans. Il a souligné l’importance que revêt le réseau TrialNet, qui adopte différentes approches pour prévenir le diabète de type 1. Il estime que l’un des domaines n’ayant pas fait l’objet d’études suffisantes est la préservation de la fonction des cellules bêta en lien avec le diabète de type 2, en ajoutant que l’on manque de données sur la diminution de la fonction des cellules bêta. Il a également recommandé que les bailleurs de fonds nationaux envisagent de soutenir les travaux de recherche sur l’obésité axés sur les mécanismes de base sous-jacents au pondérostat et le rôle de la chirurgie bariatrique. Le Dr Ratner a mentionné tout particulièrement la néphropathie diabétique en tant que complication qu’il est difficile de traiter et pour laquelle la morbidité, la mortalité et les coûts associés à la maladie sont des préoccupations majeures. Il a proposé d’envisager de nouvelles méthodologies d’étude, comme les essais pragmatiques et adaptatifs, à partir d’analyses bayésiennes.
Le chercheur a fait allusion aux difficultés associées au contexte réglementaire. Par exemple, aucun médicament n’est approuvé pour la prévention du diabète, bien que l’efficacité à long terme de la metformine ait été démontrée. Il n’existe aucun processus d’approbation des médicaments à visée préventive. Le Dr Ratner a également fait état d’un obstacle majeur à l’approbation des nouveaux médicaments depuis que la Food and Drug Administration (FDA) des États-Unis exige qu’un essai sur les résultats cardiovasculaires soit mené pour chaque nouveau médicament. Le coût de ces essais ne cesse d’augmenter puisque les résultats ciblés sont de moins en moins fréquents et que les essais doivent être menés sur des échantillons plus larges pour montrer les effets du médicament. La FDA a revu cette exigence en octobre 2018 et devrait publier une nouvelle recommandation en 2019.
Le Dr Ratner a affirmé que les nouvelles insulines représentent un changement progressif, mais que la recherche sur l’obésité ainsi que sur les fonctions cérébrales et hypothalamiques aurait une portée beaucoup plus importante. Il a fait observer que, bien qu’une perte de poids soit possible à court terme, il s’ensuit inévitablement un gain de poids, et il estime que des recherches fondamentales doivent être faites dans ce domaine.
Le Dr Ratner a conclu en affirmant que nous devons considérer le diabète comme une maladie chronique et que, bien que le système de santé américain compte parmi les plus avancés au monde, il ne répond qu’aux besoins d’une faible proportion de la population.
Matthias Von Herrath
Professeur et directeur du Centre de recherche sur le diabète de type 1, Institut des allergies et de l’immunologie de La Jolla

Le Dr Matthias von Herrath est engagé envers l’application clinique d’interventions fondées sur l’immunologie pour les maladies auto-immunes et métaboliques, ces dernières étant un tout nouveau domaine particulièrement intéressant. Son champ d’expertise et ses principales forces se trouvent au carrefour de la recherche expérimentale en interprétation et en peaufinage d’essais cliniques précoces de phase I et II, travail qui vise à optimiser les stratégies pour les essais de phase III et les approbations de médicaments. Cela comprend l’application de divers modèles animaux à des interventions humaines, l’optimisation d’immunothérapies et leur classement relatif, l’évaluation d’associations de traitements, l’élaboration de biomarqueurs à titre de critères primaires ou secondaires, l’induction de la tolérance spécifique aux antigènes dans l’auto-immunité, les cellules régulatrices et les essais cliniques portant sur les lymphocytes T. Afin de mieux atteindre son objectif d’application clinique, le Dr von Herrath a accepté, à l’automne 2011, le poste de vice-président et directeur du Centre de recherche et développement sur le diabète de Novo Nordisk à Seattle. Chez Novo Nordisk, il a créé l’unité d’application pour le diabète, fondée sur une conception moins traditionnelle et plus innovante. De plus, en 2017, il a assumé la tâche de trouver de nouveaux traitements pour la néphropathie diabétique.
Le Dr von Herrath a toujours eu à coeur la compréhension de la pathologie de la maladie, et Novo Nordisk lui a permis de conserver sa charge à l’Institut de La Jolla, où il poursuit des recherches, financées par les NIH, sur la pathologie des diabètes de type 1 et de type 2 dans le cadre du réseau national de donneurs de pancréas (nPOD). Il s’agit d’un effort collaboratif multinational, où les données sont mises en commun en temps réel sans propriété intellectuelle, mais où se crée une multitude de nouvelles connaissances sur la pathologie des diabètes de type 1 et de type 2. Il s’agit d’un nouveau et unique paradigme de collaboration pour les milieux universitaires, ainsi que pour l’industrie.
Le Dr von Herrath a commencé sa présentation en parlant de la science fondamentale du diabète de type 1. Il a montré un graphique illustrant que la masse de cellules bêta ne diminue pas de façon linéaire après le diagnostic. Le diabète évolue probablement selon un cycle de rémission et de rechute, et le chercheur a souligné l’absence prévalente d’insuline chez les prédiabétiques porteurs d’anticorps (AB+). Le Dr von Herrath a aussi présenté un autre graphique illustrant l’augmentation dans la zone des cellules bêta au stade prédiabétique AB+, en faisant remarquer qu’il y avait une baisse de la proinsuline, ce qui laisse entendre un problème sur le plan du traitement. Il a souligné que pour comprendre ce mécanisme, d’autres études de pathologie sur les diabètes de type 1 et de type 2 étaient nécessaires. Il a également brièvement discuté des mouvements intracellulaires de la proinsuline dans les cellules bêta.
Le chercheur a ensuite expliqué qu’il y avait une régulation positive du complexe majeur d’histocompatibilité (CMH) de classe 1 avec le diabète de type 1, mais que la cause en était inconnue. Il a souligné que le modèle de régulation positive du CMH de classe 1 était lobulaire. Il a présenté une image montrant que le CMH de classe 1 était grandement surexprimé dans les îlots de patients atteints de diabète de type 1 depuis moins de 5 ans, tandis que le CMH de classe 1 était grandement surexprimé dans le pancréas exocrine des patients atteints de diabète de type 2. Voici quelques-unes des causes possibles de cette surexpression dans les îlots humains :
- Virus : les entérovirus n’ont pas tendance à persister à très long terme; des virus de l’herpès pourraient expliquer la progression lobulaire du diabète, mais pas du CMH de classe 1.
- Neuronal : le virus de l’herpès dans le ganglion spinal? Innervation?
- Cytokines : peut-être des interférons.
- Vasculaire : une meilleure vascularisation des îlots actifs.
- Conséquence : les îlots seraient tués plus facilement par les lymphocytes T cytotoxiques (CD8) qui se trouvent dans les îlots humains et qui reconnaissent les antigènes, dans le cadre du CMH de classe 1.
Le Dr von Herrath a ensuite expliqué pourquoi il était si difficile d’élaborer une immunothérapie ou de prévenir le diabète de type 1, et a parlé des travaux en cours pour résoudre ce problème. Il a souligné qu’il existait la possibilité d’utiliser une immunothérapie plasmide pour éviter la destruction des cellules bêta et prévenir le diabète. Des recherches sur l’auto-immunité des îlots doivent être effectuées afin de comprendre la pathogenèse du diabète de type 1, et des études TrialNet continues sont nécessaires pour aider à combler cette lacune. Le chercheur a également souligné qu’avoir un modèle d’îlot in vivo pour la mise à l’essai de médicaments serait également un grand atout et qu’il faut mettre davantage l’accent sur les biomarqueurs. Il a fait valoir que ces lacunes sur le plan de la recherche ne pourraient pas convenablement être comblées sans la collaboration de l’industrie, des grandes sociétés pharmaceutiques et des bailleurs de fonds.

Le Dr Norman Rosenblum animant la discussion entre les « perturbateurs »
Réfutations
On a accordé 2 minutes à chacun des « perturbateurs » pour commenter ou réfuter les points soulevés par les autres participants
Dan:
- Il est tout à fait possible aujourd’hui de dire que nous n’avons pas besoin de beaucoup de nouveaux médicaments pour le DT2; ce dont nous avons besoin est une meilleure indication des façons d’utiliser les médicaments qui sont actuellement à notre disposition, de prévenir les complications et de traiter le DT1.
- En génétique, l’ampleur des effets est tellement petite, il est peu probable que nous aurons des percées
- Nous pouvons maintenant nous occuper de 90 % du DT2, toute nouvelle avancée scientifique sera graduelle
- Le grand défi est de faire une percée en ce qui touche les complications et le DT1
Rob:
- Est d’accord en ce qui concerne les médicaments réduisant la glycémie
- Énorme changement sur le plan des valeurs de consigne hypothalamiques, en modifiant des valeurs et la faim plutôt que les récepteurs cannabinoïdes
Anna:
- A remis en cause la déclaration du Dr Drucker concernant l’ampleur de l’effet : les variations les plus courantes ont des effets modestes, mais cela ne signifie pas que des effets plus importants sont impossibles. Un bon exemple ici est Kir6.2 (voir ci-dessus) où des variantes rares à effet important entraînent un diabète néonatal, tandis que les variantes courantes à petit effet augmentent le risque de diabète de type 2.
- Bien que des efforts de découverte générique pour les complications soient actuellement à la traîne de ceux visant le DT1 et le DT2, elle croit fermement que la génétique peut également offrir des aperçus biologiques sur les complications du diabète qui pourraient aider à identifier de nouvelles cibles thérapeutiques et contribuer à la stratification des patients.
Matthias:
- D’accord avec le Dr Drucker – situation multifactorielle – voit de la valeur dans la stratification des patients
- Recherche de nouvelles voies qui pourraient avoir une incidence énorme sur la maladie
Discussion générale et commentaires
En réponse à un commentaire qu’il est prématuré que Dan Drucker dise « mission accomplie pour le DT2 », alors qu’il a encore un problème sur le plan de la rémission. Nous avons besoin de médicaments pour modifier le devenir des cellules – n’est-ce pas ce que nous espérons? Le Dr Drucker a souligné que si vous êtes une société pharmaceutique et qu’il y a des médicaments génériques qui offrent une perte de poids de 10 % et une réduction de 2 % du taux d’A1C, investir davantage est une décision difficile. Les succès faciles ont déjà été remportés; la barre est très élevée pour obtenir un retour sur investissement sur un nouveau mécanisme. Il a demandé quelles étaient les sociétés pharmaceutiques qui faisaient affaire il y a 10 ans? Amgen, Roche, Bristol Myers Squibb, et il a souligné qu’elles s’en vont maintenant, partiellement en raison du coût des essais sur les résultats cardiovasculaires et de la difficulté des marchés en ce qui concerne la tarification et le remboursement. La mise au point d’un nouveau médicament est problématique, à moins que les résultats ne soient incroyablement robustes.
Judy Fradkin (NIDDK) a souligné que l’étude RISE (Restoring Insulin Secretion) chez les adultes prendrait fin en juin (l’étude pédiatrique est terminée), qu’on a besoin d’avoir une meilleure compréhension de la biologie des îlots dans le DT2, que tous les diabètes sont liés à un dysfonctionnement des cellules bêta et que la biologie des îlots est donc fondamentale. Il y a un manque de connaissances en biologie de base; comment résoudre la question « poule et œuf » du stress sur les cellules bêta. La chercheuse a souligné qu’il y avait une pression pour passer aux essais, mais qu’il fallait mener les essais de façon intelligente. La génétique pourrait être un outil puissant pour déterminer la cause et l’effet, et se pencher sur le dysfonctionnement des cellules bêta; nous pourrions peut-être établir des cotes de risque génétique. Le Dr Drucker a précisé que malgré la puissance de la génétique humaine, les avantages de la génétique n’avaient pas été le moteur de la récente révolution au niveau du DT2; oui pour les complications.
Une question a été posée à savoir s’il y avait un moyen de réinitialiser ces maladies. Il existe un certain précédent avec l’hépatite C. Un clinicien a noté que des problèmes imprévus surviennent parfois (p. ex. les rétroviraux). Il faut toujours tendre vers une réinitialisation ou un remède. Il ne faut jamais cesser d’essayer d’intervenir, et ne pas sous-estimer les progrès réalisés à ce jour. Une question a également été soulevée concernant la continuité entre la recherche financée par le gouvernement fédéral et l’industrie. Sommes-nous limités dans nos aspirations par rapport aux progrès réalisés à ce jour?
Autres aspects soulevés
- Il existe un mécanisme en Allemagne – des regroupements pour le maintien de l’excellence qui rassemblent des grappes de chercheurs de diverses disciplines afin d’éliminer les obstacles. Cela nécessite un engagement important. On a observé qu’il s’agissait d’une occasion manquée pour le Canada, où il existe de grandes cohortes et des dépôts de données qui offrent la possibilité d’établir un lien entre les données génétiques, l’environnement génétique et les services de santé, faisant le lien entre les piliers et intégrant la notion de la référence à la population et vice versa. Anna Gloyn estime qu’il s’agit d’un domaine important; le Centre de recherche biomédicale de l’Institut national de recherche en santé d’Oxford (NIHR) réunit des cliniciens, des scientifiques des sciences fondamentales, des professionnels de la santé, des analystes de données et des économistes de la santé afin de s’attaquer aux grands problèmes de santé, comme le diabète et la morbidité multiple.
- La robustesse de la science est un élément important; de 65 à 80 % des documents publiés ne sont pas solides, il s’agit d’une situation où nous pouvons faire mieux pour économiser les fonds, tout le monde doit travailler à ce dossier. Les bailleurs de fonds pourraient avoir une influence importante, mais il faut changer les incitatifs. Les facteurs d’impact des revues doivent être modifiés, et les gens doivent être récompensés pour la publication de résultats négatifs, p. ex. une recherche de 10 ans sur les biomarqueurs avec des résultats négatifs.
- Une pièce manquante en recherche est la voix des patients. Les patients sont très inquiets au sujet de l’hypoglycémie, un domaine où les recherches sont insuffisantes, il s’agit d’un énorme besoin non satisfait.
- Les limites des modèles animaux ont également fait l’objet de discussions dans le cadre des recherches en néphrologie. Le modèle murin est utilisé pour la recherche néphrologique, car il est facile à utiliser, mais nous devons trouver de meilleures façons de faire de la recherche. Il n’y a aucun nouvel outil pour les néphrologues, de sorte que seules des avancées progressives ont été accomplies, p. ex., comment améliorer la dialyse.
- Le potentiel de la thérapie cellulaire a été abordé. Les Drs Dan Drucker et Matthias von Herrath ont exprimé leur enthousiasme à ce sujet et croient qu’il s’agit d’un domaine de recherche fantastique, et qu’il y a un besoin non comblé, dossier potentiellement transformateur qui intéresse les investisseurs. Le Dr von Herrath en a souligné les défis, car les cellules bêta ont besoin d’une bonne quantité d’oxygène, et le système immunitaire pose un problème.
- Il a été suggéré que nous pensions à des façons de faire avancer les choses – nos collègues américains ont une infrastructure financée par leur gouvernement fédéral –, au Canada, nous n’avons aucune banque d’îlots humains ni de biobanque. Il s’agit d’un sujet à réflexion, possiblement l’utilisation d’un « noyau » (le Dr Norm Rosenblum a souligné l’établissement d’un noyau national de recherche dans le cadre de l’Initiative canadienne sur le microbiome 2 [ICM2])
- Selon Gary Lewis, la recherche translationnelle se fonde sur la mise en œuvre de la science et la mobilisation de la population et des patients, des économistes de la santé et des décideurs politiques; il s’agit d’un sujet qui n’a pas été abordé aujourd’hui.
- Une question est soulevée au sujet des « habitudes de vie de précision » et de l’économie comportementale, et de la façon dont le style de vie pourrait faire l’objet de la même attention que celle qui est accordée aux traitements médicamenteux. Le Dr Norm Rosenblum a répondu qu’il s’agissait d’un atelier sur les mécanismes et les traitements, que la discussion comportait plusieurs facettes et qu’il fallait choisir lesquelles cibler à des fins d’investissement.
Présentations des partenaires
Jessica Dunne
Directrice de la recherche, FRDJ

La FRDJ a pour mandat de fournir des traitements qui produiront de meilleurs résultats chez toutes les personnes qui sont atteintes de diabète de type 1 (DT1), ou à risque de le devenir, ou qui souffrent de ses complications. La FRDJ a pour but d’appuyer la recherche et de catalyser les percées thérapeutiques pour guérir, prévenir ou mieux traiter le DT1. Notre objectif et notre financement visent tout le continuum de la recherche, c’est-à-dire la découverte, la mise au point et la fourniture de médicaments et de dispositifs aux personnes atteintes de DT1.
Jessica Dunne, Ph. D., est la directrice du programme de prévention de la FRDJ, qui a pour objectif de retarder ou de prévenir le DT1 en visant les domaines où il y a des lacunes scientifiques, dont l’examen des déclencheurs potentiels, des biomarqueurs pour prédire le risque et le taux de progression et les interventions cliniques susceptibles de retarder ou de prévenir le DT1. Dernièrement, elle a entamé des travaux pour comprendre comment l’apprentissage machine pourrait être utilisé pour ce qui est des questions biologiques relatives au DT1. Elle occupe actuellement le poste de codirectrice du projet de consortium sur le DT1, qui a pour objet la qualification réglementaire des auto-anticorps des îlots.
La Dre Dunne a commencé par expliquer le changement de nom de la Fondation de recherche sur le diabète juvénile à tout simplement FRDJ, afin de tenir compte du fait que le diabète de type 1 n’est pas une maladie infantile. De nos jours, de nombreux adultes reçoivent un diagnostic de diabète de type 1, et la plupart des personnes atteintes du diabète de type 1 sont des adultes.
La chercheuse a ensuite ciblé ses commentaires sur les priorités de la FRDJ. La FRDJ intègre les patients au processus de recherche, puisque l’objectif final de la recherche est de produire des changements dans la vie des patients. Enfin, elle a souligné les sept domaines du programme ciblés par la recherche de la FRDJ : le pancréas artificiel, le contrôle de la glycémie, les complications, le remplacement des cellules bêta, les traitements régénérateurs, les immunothérapies et la prévention.
Elisabeth Fowler
Directrice nationale de la recherche, Fondation canadienne du rein

En tant que directrice nationale de la recherche de la Fondation canadienne du rein (FCR), Mme Fowler est responsable de la direction du programme de recherche de la FCR, de la communication des résultats et des retombées de la recherche sur le rein aux parties prenantes internes et externes, ainsi que des échanges avec les patients, les fournisseurs de soins de santé et les chercheurs dans le but d’élaborer des stratégies de recherche.
Mme Fowler a commencé son exposé avec un aperçu de la FCR. Elle a souligné que cette fondation est une organisation fondée par les patients qui finance des recherches se chiffrant à près de 4 millions de dollars par année. Elle a également souligné le rôle de la FCR dans l’application des connaissances, précisant que cela prend beaucoup du temps, de 10 à 20 ans, pour que la recherche passe de la découverte au chevet des patients.
Elle a ensuite discuté du cadre de recherche stratégique de la FCR qui comprend des sujets comme la recherche axée sur les patients (engager les patients dans la recherche), les stratégies de remplacement d’organes, la prévention, la nutrition, les nouveaux traitements et la collaboration professionnelle entre les disciplines et les piliers. Elle a également souligné que la FCR avait lancé une initiative appelée Horizons afin d’aider ces diverses parties à créer un cadre de recherche stratégique.
Judith E. Fradkin
Directrice de la Division du diabète, de l’endocrinologie et des maladies métaboliques de l’Institut national du diabète et des maladies du système digestif et du rein (NIDDK)

La Dre Judith E. Fradkin est devenue la directrice de la Division du diabète, de l’endocrinologie et des maladies métaboliques (DEMD) de l’Institut national du diabète et des maladies du système digestif et du rein (NIDDK) des Instituts nationaux de la santé (NIH) en 2000.
Les priorités de recherche du NIDDK comprennent notamment des essais cliniques multicentriques visant à évaluer de nouvelles approches en matière de prévention et de traitement du diabète et de ses complications; des consortiums scientifiques pour définir les déclencheurs génétiques et environnementaux du diabète et des mécanismes moléculaires sous-tendant le développement et la progression du diabète; et des recherches translationnelles pour améliorer la prévention et les soins en matière de diabète et réduire les écarts sur le plan du traitement du diabète et des résultats obtenus.
Dans son exposé, la Dre Fradkin a parlé de certaines des initiatives mécanistiques et thérapeutiques lancées par le NIDDK afin d'offrir des possibilités de collaborations aux chercheurs canadiens. Parmi ces initiatives, il y a l'identification et la caractérisation des phénotypes rares/atypiques du diabète pour lesquels un consortium national a été lancé par le NIDDK. En outre, l'application de l'information sur le risque génétique à de nouvelles molécules et voies à des fins de développement thérapeutique. Le NIDDK a contribué au lancement du consortium du partenariat pour l'accélération du développement de médicaments (AMP) T2D afin de cerner les effets des modifications génétiques qui augmentent ou diminuent le risque de développer un diabète de type 2 et ses complications. L'AMP T2D fournit un accès ouvert à des requêtes visant des données génétiques et phénotypiques fournies par des consortiums de recherche de divers pays d'Amérique du Nord, d'Europe et d'Asie. Une autre initiative vise un profil moléculaire complet du pancréas, du tissu adipeux et du rein humains. Le NIDDK a également lancé l'étude TEDDY (The Environmental Determinants of Diabetes in the Young) afin de déterminer les facteurs déclencheurs environnementaux du DT1 chez les jeunes. Une autre initiative du NIDDK cible des biomarqueurs très spécifiques (lésion des cellules bêta, guérison des ulcères du pied diabétique), de nouvelles plateformes in vivo et in vitro pour modéliser la pathogenèse et le traitement (organe sur une puce, systèmes mycrophysiologiques, nouveaux modèles chez la souris) et le remplacement et la régénération des cellules bêta. Enfin, la chercheuse a souligné que d'énormes ressources ont été investies dans des recherches ciblant un pancréas artificiel, mais que l'objectif ultime en est le remplacement ou la régénération. Ce domaine de recherche est l'une des forces du Canada.
Jan Hux
Présidente-directrice générale, Diabète Canada

Jan Hux est la présidente-directrice générale de Diabète Canada. Elle est une scientifique-clinicienne ayant une formation d’interniste généraliste et de chercheuse en services de santé. La Dre Jan Hux s’est jointe à Diabète Canada en 2012. Dans le cadre de ses fonctions de directrice scientifique et, plus récemment, de présidente, elle a été une ardente défenseure de la cause du diabète. Elle voit la nécessité de créer un impact au sein de la population à l’aide de politiques de santé publique, de soins de santé axés sur des données probantes et de recherches innovantes.
La Dre Hux a commencé par aborder la nature des recherches scientifiques qui sont produites. Elle a fait remarquer qu’en règle générale, les consommateurs de la recherche sont d’autres scientifiques. Cependant, afin d’avoir une réelle incidence sur les personnes atteintes de maladies, les chercheurs devraient cibler les patients à titre de consommateurs ultimes de leurs travaux. Elle a parlé de questions relatives à l’application des connaissances et de la façon de former les médecins en soins primaires afin qu’ils puissent offrir les outils et les nouveaux traitements issus de la recherche. Elle a également parlé de fournir aux patients l’accès aux nouvelles recherches.
La Dre Hux a ensuite abordé le changement d’orientation de Diabète Canada, passant de la prestation directe de services à un impact à l’échelle de la population. Elle a décrit trois moyens d’y parvenir : la prévention à l’aide de politiques publiques et d’une plus grande sensibilisation, de meilleurs résultats en matière de santé grâce à la mobilisation des connaissances et les travaux pour en arriver à un remède en finançant les recherches innovantes à l’aide de concours ouverts. Elle a mentionné que ce changement soulèvera des questions complexes, dont les réponses exigeront des ressources en données. Elle croit qu’en intégrant les données de plusieurs plateformes, on pourra répondre à des questions beaucoup plus complexes que celles pouvant être répondues à l’aide de toute banque de données individuelle.
Hugh O’Brodovich
Membre du conseil d’administration, Fibrose kystique Canada

Hugh O’Brodovich a obtenu son doctorat en médecine et suivi sa formation en pédiatrie et en pneumologie à l’Université du Manitoba. Jusqu’au moment de sa retraite, il avait un programme de recherche actif et une pratique clinique pulmonaire pédiatrique. Il est un membre élu à la fois de l’Académie canadienne des sciences de la santé et de l’American Association for the Advancement of Science. À titre de professeur émérite de l’Université Stanford, il vit au Canada et siège au conseil consultatif scientifique d’AIT Therapeutics, au conseil d’administration du Réseau local d’intégration des services de santé du Centre-Ouest de la province de l’Ontario et au conseil d’administration de Fibrose kystique Canada (FKC). La FKC cible le diabète associé à la fibrose kystique (DAFK).
Le Dr O'Brodovich a commencé son exposé en indiquant que la FKC appuie des programmes en soins cliniques, en recherche et en défense des droits, ainsi qu'un registre à l'échelle du pays. Il a souligné qu'il existe un lien établi entre la fibrose kystique et le diabète. Comme examiné par Bridges et al, environ la moitié des patients adultes atteints de fibrose kystique ont un DAFK (Bridges et al (2018) et, avant la transplantation pulmonaire, un diabète avait été diagnostiqué chez 63 % des patients atteints de fibrose kystique (Belle-van Meerkerk et al [2012]). En 1997, la Fondation de la fibrose kystique des États-Unis a signalé une augmentation de facteur 6 de la mortalité chez les patients atteints de fibrose kystique avec un DAFK (Cystic Fibrosis Foundation National Patient Registry [1998]. Annual Data Report [1997] Bethesda, MD). Dans le registre des patients de Fibrose kystique Canada, le DAFK est également associé à une mortalité accrue (Desai et al [2018]). Même après une transplantation pulmonaire, le DAFK est associé à une mortalité accrue comparativement aux patients atteints de fibrose kystique sans DAFK (Belle-van Meerkerk et al [2012]). Les femmes sont davantage touchées par le DAFK, et l'âge de survie médian pour les patientes atteintes de fibrose kystique passe de 47,0 ans à 30,7 ans si elles sont atteintes du DAFK, tandis que l'âge moyen des hommes n'est pas affecté (Milla et al [2005]). Le chercheur a également souligné que le mécanisme du diabète lié à la fibrose kystique n'est pas encore bien connu. Selon Bridges et al (2018) : « Le DAFK varie des diabètes de type 1 et de type 2 de plusieurs façons; on y remarque une défaillance en insuline avec une réponse insulinique réduite et retardée aux glucides, mais une épargne de l'insuline basale, ce qui entraîne des anomalies de la glycémie, fréquemment caractérisées par une glycémie à jeun normale et une hyperglycémie postprandiale. La carence en insuline et l'hyperglycémie, même à des niveaux qui n'atteignent pas le seuil pour un diagnostic de diabète, ont une incidence négative sur la fonction pulmonaire et l'état clinique des personnes atteintes de fibrose kystique. » C'est pourquoi Fibrose kystique Canada s'intéresse au financement de la recherche dans ce domaine.
Références
Belle‐van Meerkerk, G., van de Graaf, E. A., Kw*akkel‐van Erp, J. M., van Kessel, D. A., Lammers, J. J., Biesma, D. H. et H. W. de Valk. « Diabetes before and after lung transplantation in patients with cystic fibrosis and other lung diseases », Diabetic Medicine, vol. 29, no 8 (2012), p. e159-e162; doi: 10.1111/j.1464-5491.2012.03676.x.
Bridges, N., Rowe, R. et R. I. G. Holt. « Unique challenges of cystic fibrosis‐related diabetes »,Diabetic Medicine, vol. 35 (2018), p. 1181-1188; doi: 10.1111/dme.13652.
Desai, S., Wong, H., Sykes, J., Stephenson, A. L., Singer, J. et B. Quon. « Clinical Characteristics and Predictors of Reduced Survival for Adult-diagnosed Cystic Fibrosis. Analysis of the Canadian CF Registry », Annals of the American Thoracic Society, vol. 15, no 10 (2018), p. 1177-1185; doi: 10.1513/AnnalsATS.201801-037OC.
Milla, C. E., Billings, J. et A. Moran. « Diabetes is associated with dramatically decreased survival in female but not male subjects with cystic fibrosis », Diabetes Care, vol. 28, no 9 (2005), p. 2141-2144; doi: 10.2337/diacare.28.9.2141.

La Dre Charu Kaushic animant la discussion entre partenaires.
Discussion en groupe
Durant la discussion, un participant a souligné le succès du Partenariat canadien contre le cancer (PCCC) et a demandé si un partenariat semblable, celui-ci contre le diabète, serait éventuellement créé. En guise de réponse, on a fait observer que, dans le passé, de nombreuses organisations se faisaient concurrence pour obtenir du financement et s’attribuer le mérite des découvertes. Celles-ci ont toutefois compris que le travail en vase clos entrave le progrès, alors que le travail d’équipe permet de plus grandes réalisations. Il a aussi été mentionné que Diabète Canada, les IRSC et la FRDJ collaborent depuis longtemps et qu’ils continueront de le faire. Bien que chaque partenaire ait différents objectifs et adopte différentes stratégies, plusieurs de ces objectifs et stratégies se chevauchent, d’où l’importance d’y travailler ensemble.
En réponse à une question au sujet de la collaboration entre les NIH et les IRSC, on a fait remarquer que de nombreux chercheurs canadiens ont obtenu un soutien des NIH et que ces deux organismes ont établi différentes formes de collaboration. Cependant, la mise au point de mécanismes de financement conjoint visant à soutenir les formes de collaboration entre les chercheurs est difficile. De plus, la coordination des infrastructures présente des défis, et il est nécessaire d’accéder à un plus grand nombre de données ouvertes et de bénéficier de l’accès libre aux données.
Un participant a fait observer que, afin d’établir des partenariats efficaces, il est important de mentionner explicitement la source de financement. Les publications devraient mentionner le nom de tous les bailleurs de fonds; ceux-ci seraient ainsi informés de la façon dont les organismes de bienfaisance dans le domaine de la santé dépensent leurs fonds.
On a ensuite demandé aux partenaires quels étaient les aspects de l’atelier qui avaient le plus piqué leur curiosité. La Dre Hux (Diabète Canada) s’est dite optimiste quant à la découverte d’un traitement permettant de guérir le diabète, particulièrement compte tenu du potentiel de la recherche sur la biologie des îlots pancréatiques. Elle s’est aussi dite intriguée par la discussion sur les concours ouverts et les chercheurs qui apprennent à gérer des partenariats afin de surmonter les problèmes complexes. De même, la Dre Dunne (FRDJ) a fait part de son intérêt pour les discussions sur la biologie des îlots pancréatiques, la survie et la régénération des cellules bêta, l’immunorégulation et la prévention du diabète de type 1. Elle a ajouté que le Canada possède une excellente infrastructure pour exploiter ces domaines de recherche. Mme Fowler (FCR) a indiqué que les discussions sur la prévention du diabète, les complications liées au diabète et les effets de l’alimentation sur la maladie avaient éveillé sa curiosité. Elle a aussi exprimé son intérêt pour la question du diabète chez les populations autochtones, en faisant remarquer que la santé des Autochtones pourrait être incluse en tant que thème principal de cette initiative et non comme une notion distincte. La Dre Fradkin (NIDDK) a fait observer que la biologie des îlots pancréatiques est une occasion propice pour élargir nos connaissances sur le diabète. Elle a toutefois précisé qu’il convient de mettre davantage l’accent sur les complications liées au diabète autres que les maladies cardiovasculaires, comme la stéatose hépatique. Elle a aussi souligné la réussite de TrialNet en affirmant qu’elle souhaite accroître sa portée. Finalement, le Dr O’Brodovich (FKC) a mentionné que l’on a de plus en plus souvent recours aux porcs et aux furets comme organismes modèles dans les recherches sur la fibrose kystique, et que l’on observe une tendance à délaisser les modèles murins. Il a également exprimé son intérêt pour la prévention et la modification de l’évolution du DAFK, compte tenu de ses répercussions importantes sur la morbidité et la mortalité chez les patients atteints de fibrose kystique.
Discussions en petits groupes
Discussions en petits groupes et vote à l’aide de points autocollants : partie 1
Quatre petits groupes ont été formés. Chacun de ces groupes devait définir cinq priorités scientifiques qu’il serait possible de prendre en compte dans le cadre d’une initiative de recherche stratégique. Les groupes ont reçu des feuilles mobiles et des marqueurs, et devaient présenter une synthèse. Durant la séance de synthèse, certains sujets mentionnés ont été regroupés lorsque les participants considéraient qu’ils étaient semblables. Une fois le groupe entier réuni, chaque participant s’est vu remettre cinq points autocollants qu’ils devaient apposer à côté des priorités qu’ils jugeaient les plus importantes. Les résultats indiqués ci-dessous sont un résumé de ce vote. Cet exercice a été refait plus tard au cours de la journée (ronde 2). Les dénominateurs ne sont pas identiques, puisque certains participants ont quitté l’atelier avant que celui-ci ne prenne fin. Les résultats sont présentés dans le tableau 1.
Tableau 1. Priorités scientifiques
| Priorités | Description | Ronde 1 | Ronde 2 |
|---|---|---|---|
| Prévention et modification de l’évolution de la maladie |
|
24 | 20 |
| Remplacement de l’insuline humaine |
|
20 | 17 |
| Biologie des îlots pancréatiques |
|
20 | 15 |
| Physiologie |
|
19 | 16 |
| Génétique |
|
14 | 12 |
| Science de la mise en oeuvre |
|
14 | 11 |
| Complications liées au diabète |
|
10 | 4 |
| Hypoglycémie |
|
7 | 6 |
| Environnement autre que la génétique |
|
4 | 0 |

Résultats de la première partie du vote des participants à l’aide de points autocollants
Discussions en petits groupes et vote à l’aide de points autocollants : partie 2
Lors de la seconde discussion en petits groupes, on a demandé aux participants de retenir les trois principales priorités concernant les structures potentielles requises pour améliorer la collaboration et faire avancer la recherche dans ce domaine. Encore une fois, les participants se sont vu accorder du temps pour discuter dans leur petit groupe respectif, après quoi ils devaient présenter une synthèse en indiquant la priorité qu’ils jugeaient la plus importante parmi les options recensées visant à améliorer la collaboration. Les résultats ci-dessous sont un résumé de ce vote.
Tableau 2 : Priorités pour améliorer la collaboration
| Priorités | Description | Points verts |
|---|---|---|
| Éléments essentiels sur le plan national |
|
19 |
| Registre |
|
12 |
| Stratégies de regroupement des chercheurs |
|
9 |
| Formation et ressources |
|
9 |
| Collaboration et partenariats avec le secteur privé |
|
6 |
| Mise en œuvre |
|
5 |
| Appui des établissements |
|
3 |
| Unités d’essais cliniques |
|
2 |
| Collaboration |
|
1 |

Les chercheurs participent à la seconde partie du vote.
Conclusion et mot de la fin
Le Dr Norman Rosenblum a présenté un bref aperçu des prochaines étapes de l’élaboration de cette initiative de recherche stratégique. Il a précisé que l’on soulignera le 100e anniversaire de la découverte de l’insuline en 2021, et que cet atelier constitue la première étape visant à obtenir le point de vue des acteurs du milieu de la recherche. Il a ajouté que la discussion amorcée au sujet de cette initiative devra être poursuivie avec le conseil consultatif de l’INMD ainsi qu’avec les partenaires et les collaborateurs potentiels au sein et à l’extérieur des IRSC. Ces discussions permettront de donner forme à l’initiative et, avec un peu de chance, de consacrer plus de ressources au financement de la recherche.
Le Dr Rosenblum a conclu la réunion en remerciant tous les participants de l’atelier et, plus particulièrement, les « perturbateurs » qui ont encouragé activement les participants à trouver des solutions créatives pour faire avancer la recherche sur le diabète. Il a également remercié tout spécialement Diabète Canada d’avoir offert à l’INMD des IRSC la possibilité de tenir cet atelier à l’occasion de sa réunion annuelle, et a adressé ses remerciements aux représentants des autres organisations partenaires et organismes de bienfaisance dans le domaine de la santé pour leur rétroaction tout au long de l’atelier. Finalement, il a remercié le personnel de l’INMD qui a déployé beaucoup d’efforts pour planifier l’atelier.
Nos coordonnées
Pour en apprendre davantage au sujet de l’atelier sur le diabète, L’insuline a 100 ans! Rendez-vous à le site web ou communiquez avec nous à l’adresse inmd.comms@sickkids.ca.
Annexe 1 : Ordre du jou
Atelier sur invitation de l’INMD des IRSC :
L’insuline a 100 ans! Et maintenant?
Le mercredi 10 octobre 2018, de 8 h à 17 h
Centre des congrès de Halifax
L’atelier vise à obtenir les commentaires des membres du milieu canadien de la recherche sur le diabète concernant les domaines d’intérêt, la structure et les occasions de partenariat en vue d’éclairer une initiative de recherche stratégique pour souligner le 100e anniversaire de la découverte de l’insuline.
Objectifs
L’objectif principal de cet atelier est de réunir des chercheurs et autres parties prenantes pour :
- Relever les forces du Canada à l’intérieur comme à l’extérieur du milieu de la recherche sur le diabète qui pourraient être mises à contribution pour soutenir une initiative de recherche stratégique sur les aspects mécanistes et thérapeutiques de la recherche sur le diabète;
- Définir les priorités scientifiques de l’initiative canadienne de recherche stratégique sur le diabète;
- Déterminer les structures qui pourraient être nécessaires pour améliorer la collaboration et faire avancer la recherche dans le domaine;
- Dresser une liste de partenaires potentiels (dont des collaborateurs internationaux) qui pourraient travailler avec les IRSC pour soutenir cette initiative de recherche;
| 8 h – 9 h | Déjeuner | |
|---|---|---|
| 9 h – 9 h 15 | Mot de bienvenue, aperçu de l’ordre du jour et présentations | Norm Rosenblum |
| 9 h 15 – 9 h 45 | Entrée en matière – Réflexion sur les forces et les possibilités de la recherche canadienne sur le diabète | Dan Drucker |
| 9 h 45 – 10 h 45 | Les « perturbateurs » : Mettre à profit l’innovation venue de l’intérieur et de l’extérieur du domaine de la recherche sur le diabète | Anna Gloyn Robert Ratner Matthias von Herrath |
| 10 h 45 – 11 h | Pause-santé | |
| 11 h – 12 h | Discussion animée en groupe : Dan Drucker Anna Gloyn Robert Ratner Matthias von Herrath |
Modérateur : Norm Rosenblum |
| 12 h – 13 h | Dîner | |
| 13 h – 13 h 15 | Retour sur les points clés des « perturbateurs » : occasions prometteuses sur le plan scientifique |
Norm Rosenblum |
| 13 h 15 – 13 h 45 | Travail en petits groupes pour définir les priorités scientifiques de l’initiative | - |
| 13 h 45 – 14 h 15 | Comptes rendus et vote des participants à l’aide de points autocollants | Modérateur : Chris McMaster |
| 14 h 45 – 15 h 45 | Points de vue des partenaires : Diabète Canada – Jan HuxFRDJ – Jessica Dunne FCR – Elisabeth Fowler NIDDK – Judy Fradkin Fibrose kystique Canada – Hugh O'Brodovich |
Modérateur : Charu Kaushic |
| 15 h 45 – 16 h | Pause-santé | |
| 16 h – 16 h 30 | Travail en petits groupes
|
- |
| 16 h 30 – 16 h 45 | Comptes rendus et vote des participants à l’aide de points autocollants | Modérateur : Chris McMaster |
| 16 h 45 – 17 h | Mot de la fin – Prochaines étapes - Remerciements | Norm Rosenblum |
Annexe 2 : Participants à la réunion
| Nom | Affiliation |
|---|---|
| Gillian Booth | Hôpital St. Michael, Université de Toronto |
| Jean-Pierre Després | Institut universitaire de cardiologie et de pneumologie de Québec, Université Laval |
| May Faraj | Institut de recherches cliniques de Montréal, Université de Montréal |
| James Johnson | Université de la Colombie-Britannique |
| Christopher Kennedy | Université d’Ottawa |
| Timothy J. Kieffer | Université de la Colombie-Britannique |
| Gregory Korbutt | Université de l’Alberta |
| Tony Lam | Institut de recherche de l’Hôpital général de Toronto, Université de Toronto |
| Gary Lewis | Université de Toronto |
| Francis Lynn | Institut de recherche de l’Hôpital pour enfants de la Colombie-Britannique, Université de la Colombie-Britannique |
| Patrick MacDonald | Institut du diabète de l’Alberta Université de l’Alberta |
| André Marette | Université Laval |
| Cristina Nostro | Institut de recherche de l’Hôpital général de Toronto, Université de Toronto |
| Vincent Poitout | Université de Montréal |
| Rémi Rabasa-Lhoret | Institut de recherches cliniques de Montréal, Centre hospitalier de l’Université de Montréal, Université de Montréal |
| Peter Senior | Université de l’Alberta |
| Robert Sladek | Université McGill |
| Bruce Verchere | Hôpital pour enfants de la Colombie-Britannique, Université de la Colombie-Britannique |
| Minna Woo | Réseau universitaire de santé, Université de Toronto |
| Partenaires | |
|---|---|
| Jessica Dunne | FRDJ |
| Dave Prowten | FRDJ Canada |
| Elisabeth Fowler | Fondation canadienne du rein |
| Judith E. Fradkin | National Institute of Diabetes and Digestive and Kidney Diseases |
| Jan Hux | Diabète Canada |
| Hugh O’Brodovich | Fibrose kystique Canada |
Annexe 3 : Directeurs et directrices scientifiques et membres du personnel des IRSC
| Directeurs et directrices scientifiques | |
|---|---|
| Norman Rosenblum | Institut de la nutrition, du métabolisme et du diabète des IRSC |
| Charu Kaushic | Institut des maladies infectieuses et immunitaires des IRSC |
| Christopher McMaster | Institut de génétique des IRSC |
| Membres du personnel des IRSC | |
| Étienne Richer | Directeur associé Institut de génétique |
| Gerrilynn Manitowabi | Agente de projet Institut de la santé des Autochtones |
| Élisabeth Pagé | Directrice adjointe Institut des maladies infectieuses et immunitaires |
| Tanya Gallant | Directrice adjointe Institut de l’appareil locomoteur et de l’arthrite |
| Mary-Jo Makarchuk | Directrice adjointe Institute of Nutrition, Metabolism and Diabetes |
| Keeley Rose | Institut de la nutrition, du métabolisme et du diabète |
| Hasnain Saherawala | Analyste de projet Institut de la nutrition, du métabolisme et du diabète |
| Christine Dhara | Agente des finances et organisatrice d’évènements Institut de la nutrition, du métabolisme et du diabète |
| Kelly Taylor | Directrice générale Conception et exécution des programmes |
| Dale Dempsey | Gestionnaire Conception et exécution des programmes |
| Kim Banks Hart | Gestionnaire Partenariats stratégiques et Relations internationales |
- Date de modification :